目次
日本の医療課題
日本の医療課題を考えた際、「医師不足」、「医師の過労働」、「診療報酬」、「社会保障費圧迫」、「医療の質確保」など多岐にわたります。
今回はその中でも「医師不足」と「医師の過労働」から遠隔医療の有用性を紐解いていきます。
医師不足
医師不足は、「医師の絶対数不足」、「診療科ごとによる医師不足」、「地域ごとによる医師不足(偏在)」の3つの問題にわけられます。
その中でも特に問題視されている事柄が「地域ごとによる医師不足(偏在)」になります。
厚生労働省でも検討がすすめられており、平成30年2月18日に開かれた「医療従事者の需給に関する検討会」における「第28回医師需給分科会」にて、「第4次中間とりまとめ(たたき台)」が提示されています。
以下、医師確保計画に基づく医師偏在対策手順
=====
(1)各都道府県・2次医療圏が、相対的に「医師多数」なのか「医師少数」なのかを、医師偏在指標を用いて決定
(2)各都道府県で、「医師確保措置」、「目標医師数」、「具体的な施策を盛り込んだ(医師確保計画)を2019年度中に定め、施策を2020年度以降に実行」
(3)医師少数の都道府県では、「他地域からの医師確保」や「自地域に勤務する医師の要請」などを医師確保計画に盛り込む
(4)医師多数の都道府県にでは、「他地域からの医師確保」は計画に盛り込まず、必要に応じて「自地域に勤務する医師の要請」などを計画に盛り込む
(5)診療科間の医師偏在の解消に向けた検討を並行して進めるとともに、喫緊の課題とされる「産科」「小児科」については、特別の医師確保策を進める
(6)医師確保契約の成果を検証し、順次改善していく(2036年に医師偏在の解消を目指す)
=====
※下記図を参照
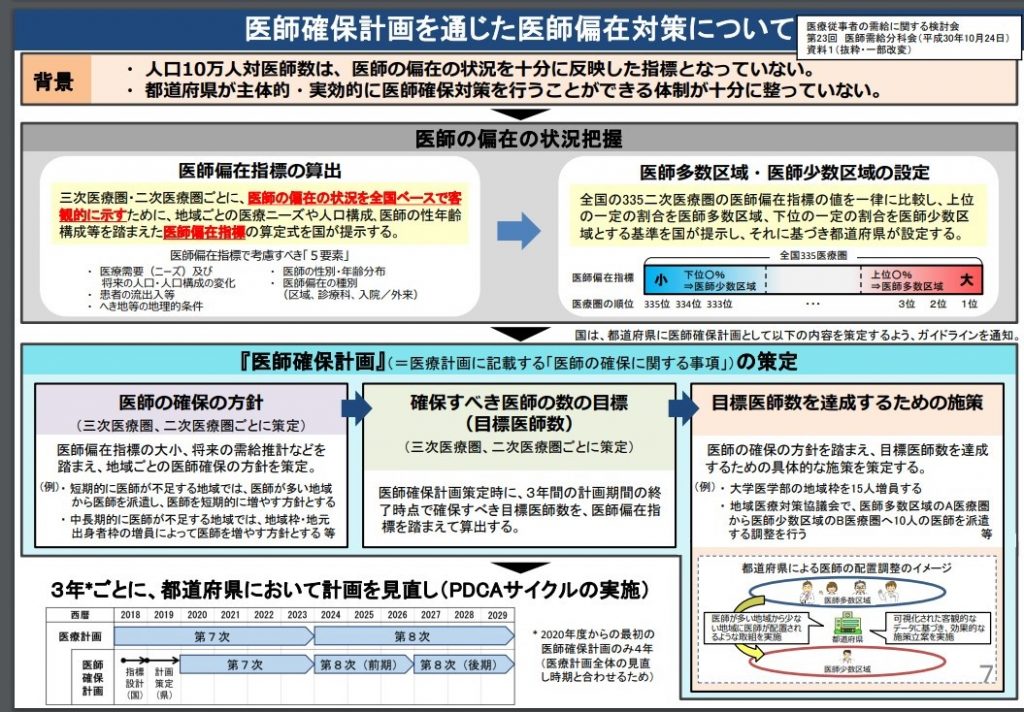
出典:厚生労働省 「医療従事者の需給に関する検討会 医師需給分科会第4次中間とりまとめ」
医師確保計画を通じた医師偏在対策について
「https://www.mhlw.go.jp/stf/shingi2/0000209695_00001.html」
医師不足の現状
前述の第28回医師需給分科会にて、三次医療圏(47都道府県別)ごとに、医師が最も多い都道府県の東京都(329.0)と最も少ない岩手県(169.3)では1.9倍の差がある事が明らかになっています。
また、二次医療圏のうち「下位33.3%」の111が「医師少数区域」になっています。
※下記図を参照
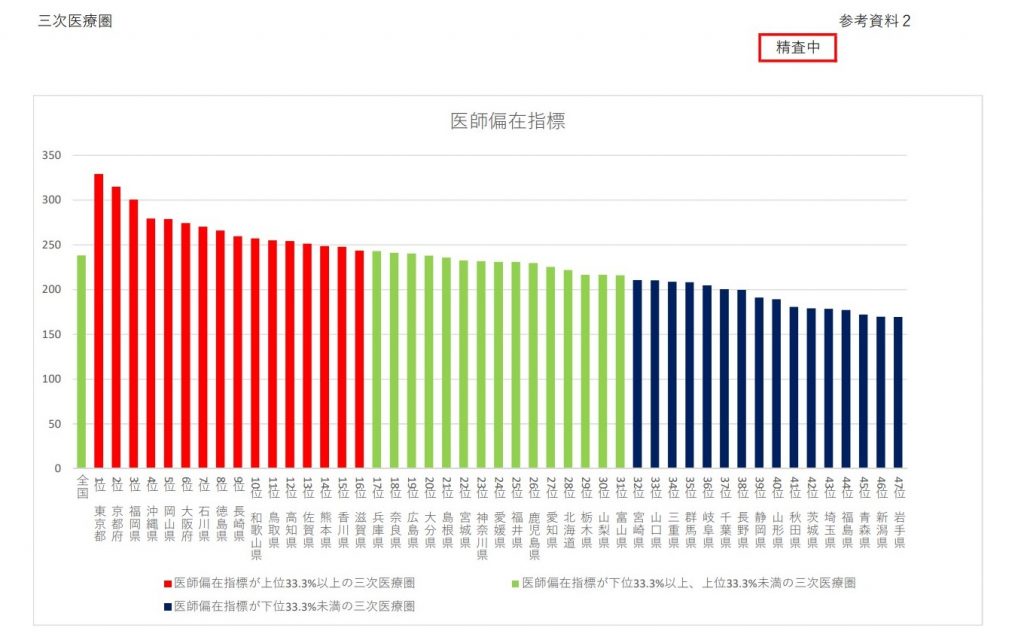
出典:厚生労働省 「医療従事者の需給に関する検討会 医師需給分科会(第28回)」
参考資料2 医師偏在指標
「https://www.mhlw.go.jp/stf/shingi2/0000208863_00010.html」
医師不足の対策と遠隔(オンライン)診療
各都道府県は今年4月から、医師偏在指標などを用いて、医師の地域偏在解消を目指しています。具体的な施策としては、「医師少数区域等」で勤務する医師を認定、評価する仕組みの導入や、大学医学部の地域枠の活用などが想定されています。
また、目標年度の2036年時点で、医師偏在解消が最も進んだ場合(上位推計)でも12道県では5323人分が不足、偏在解消が進まない場合(下位推計)では34道県で2万3739人分が不足することになります(他の都府県は、いずれも医師過剰)。
このため、都道府県を越えた医師偏在対策に加え、2021年度で期限が切れる医学部の臨時定員増をどのように設定するかが、今後の重要課題となるでしょう。
上記の都道府県を越えた医師偏在対策として、遠隔診療が期待されています。
2017年の3月に公表された「新たな医療の在り方を踏まえた医師・看護師の働き方ビジョン検討会」の報告書でも医師偏在対策としての遠隔診療の推進が協調されています。
※下記図を参照
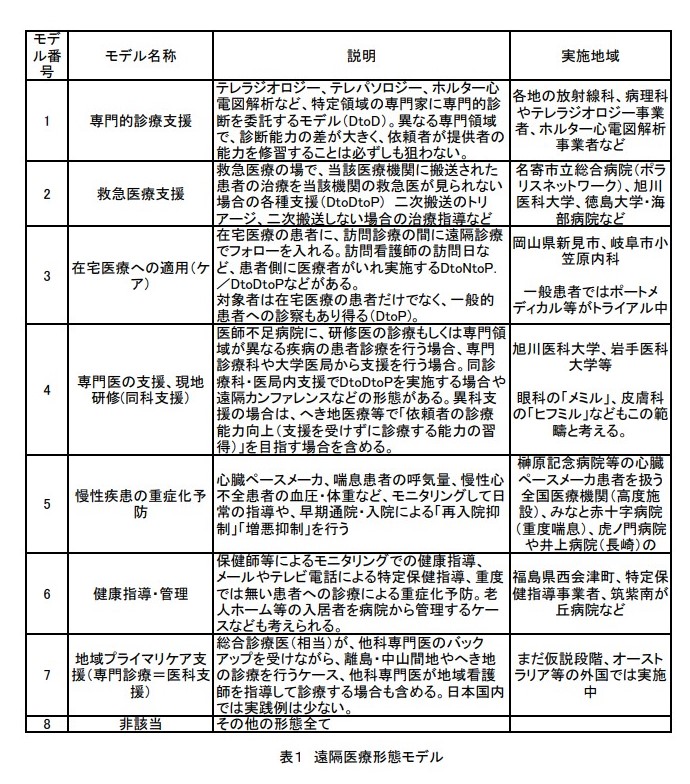
出典:遠隔診療の有効性・安全性の定量的評価に関する研究
「http://plaza.umin.ac.jp/~tm-research/pdf/info/TRG20160323-2016SUMMARY.pdf」
医師の過労働
医師の過労働で記憶に新しいニュースとしては、2019年に判決が下った、2014年当時33歳の男性医師が過労により死亡した事件があります。裁判所は病院に対して賠償命令を下しています。
病院に勤務する医師の多くは「当直」と呼ばれる夜間勤務を担当しています。シフトを組み、ローテーションで勤務に当たり、中にはやむを得ず連続して夜間勤務と日中勤務を行う医師も少なくありません。
下の図は病院勤務医の週勤務時間の区分別割合を示したものになりますが、時間外月80以上の割合が40%以上もあり非常に勤務時間が長いのが見て取れます。
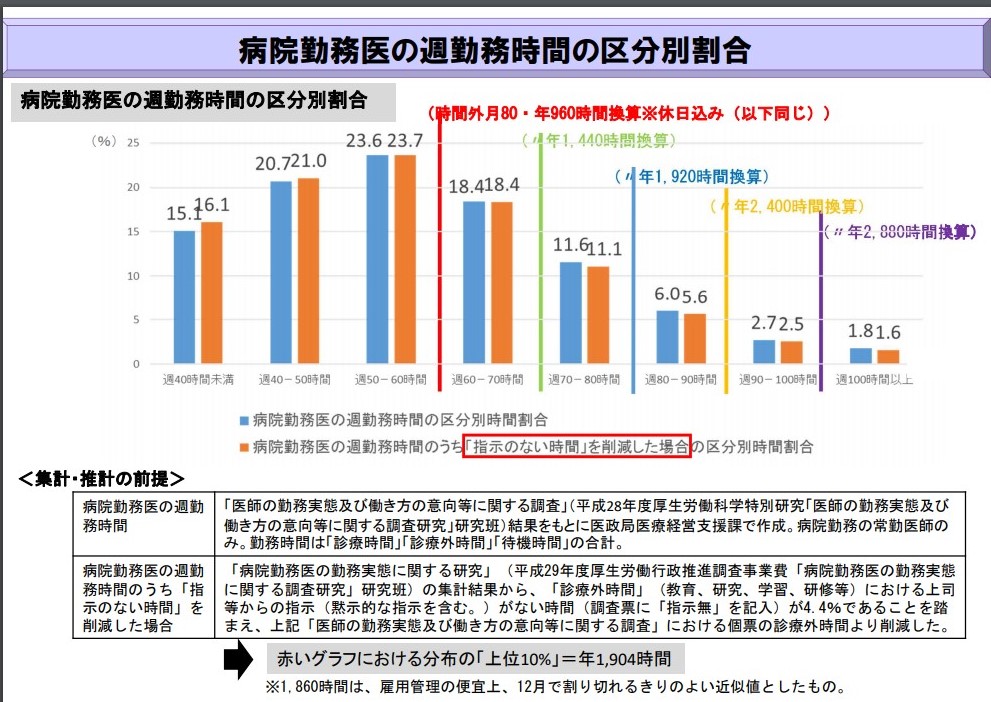
出典:医師の働き方改革に関する検討会 報告書
病院勤務医の週勤務時間の区分別割合
「https://www.mhlw.go.jp/content/10800000/000496522.pdf」
また、この医師の過重労働は他職種と比べてみた際にも(41.8%)と非常に高い割合となっており、医師の働き方改革が重要視される要員となっています。
※下記図を参照
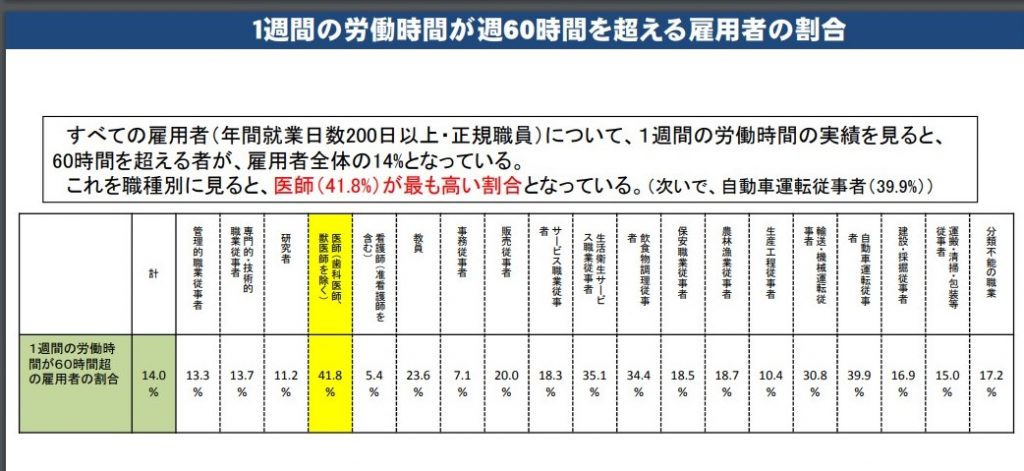
出典:医師の働き方改革に関する検討会 報告書
病院勤務医の週勤務時間の区分別割合
「https://www.mhlw.go.jp/file/05-Shingikai-10801000-Iseikyoku-Soumuka/0000199249.pdf」
働き方改革とは
厚生労働省の定義によれば、「働き方改革」とは、働く人々が働く人々の労働スタイルの多様化などの課題やライフスタイルの変化に対し、個々が柔軟な働き方を選択できるようにするための改革であるとしています。
2019年4月1日から「働き方改革関連法案」の一部が施行され、現在働き方改革は大企業だけではなく、中小企業にとっても重要な経営課題の一つとして挙げられています。
また、働き方改革は「一億人総活躍社会」の実現に向けた取り組みの一つとなっています。
医療現場の改革ビジョン
医療現場も、「働き方改革」で改革される現場として重要視されています。
しかしながら、人命を扱う機関として、一般企業とは別に特別的な措置を取るものとしています。現在でも一部の施行にとどまっており、検討委員会での議論が重ねられています。(医師の働き方改革関連法は採決されているが、適用は2024年とされている)
厚生労働省においては、10月21日の社会保障審議会医療部会で「医療従事者の負担を軽減し、医師等の働き方改革を推進」を「重点課題」とする案を提示しています。
※下記図を参照

出典:第69回社会保障審議会医療部会
資料2 次期診療報酬改定に向けた基本認識、視点、方向性等について
「https://www.mhlw.go.jp/stf/shingi2/0000210433_00007.html」
働き方改革と遠隔(オンライン)診療
2018年度の改定ではICTを用いた遠隔診断や医療機関相互間でのカンファレンスについても改定されている。この内容は医師の働き方改革への取り組みの1つになると考えられています。
具田的には画像診断、病理診断に関し、週3回以上かつ24時間以上勤務する医師は自宅等保険医療機関以外の場所で読影した場合も、院内での読影に準じて算定する事ができるとされており、従来は常勤の医師が夜間、休日に撮影した画像の読影と限られていた条件が緩和された形となっています。
※下記図を参照
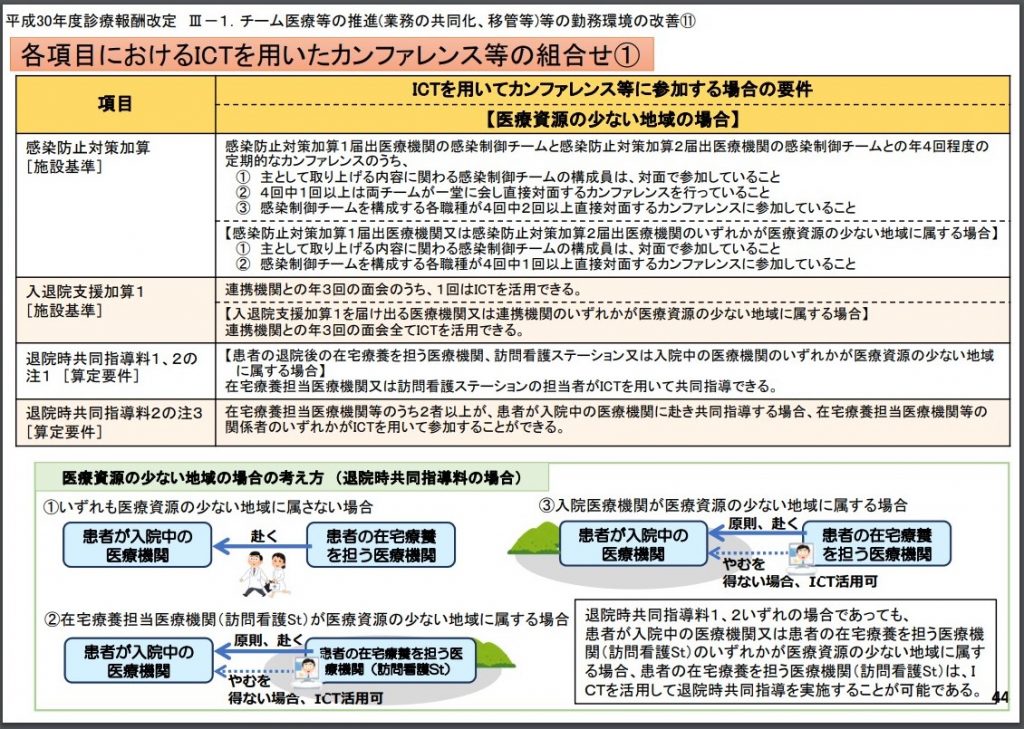
出典:医療におけるICTの利活用について
各項目におけるICTを用いたカンファレンス等の組み合わせ①
「https://www.mhlw.go.jp/content/12404000/000517679.pdf」
今後の期待とこれからの医療
遠隔(オンライン)診療は、対面診療の延長として、オンライン上で診察を受けたり、医師や医療従事者からの健康相談・服薬指導を受けることが可能です。
様々なライフスタイルで生活している患者のニーズに合わせることが可能であるのと同時に、医師にとっても効率よく業務を行うことの出来るサービスです。
まだ、委員会での協議段階ではありますが、今後患者の受診スタイルが変化すれば、医師の働き方も変わっていくことと思います。患者が便利になるだけでなく、医師の負担軽減にもつながっているのです。
今後の医療は医師人口の減少や、高齢化社会による介護医療の増加などの課題や、医療保険費の赤字問題などに立ち向かっていかなければなりません。
「人生100年時代」と言われる現代ですが、健康管理の重要性を医師も患者も全員が理解し、実践していくことが大切となっています。
医師の働き方改革として、電子カルテなどのクラウド管理システムを用いた業務の短縮化・効率化、オンライン上で受診・相談のできる遠隔健康医療サービスを使用するなど個人にかかる負担軽減を進めていくことはとても重要で、手間を省くことが出来ながらも、医療の質を落とすことなく安心して生活できる社会の実現に向けて、遠隔医療を含む医療のIT化はますます発展していくでしょう。
▼合わせて読みたい記事
society5.0とは?
>>記事はこちら

MedionLife編集長。1994年生まれ 京都女子大学卒業。医療系IT企業に入社し、オンライン診療サービスの営業/コンサルティングに従事。オンライン診療情報サイトの重要性を感じたことからMedionLifeを立ち上げる。新しい医療を考える人たちのサポーターになっていきたいと考えている。










